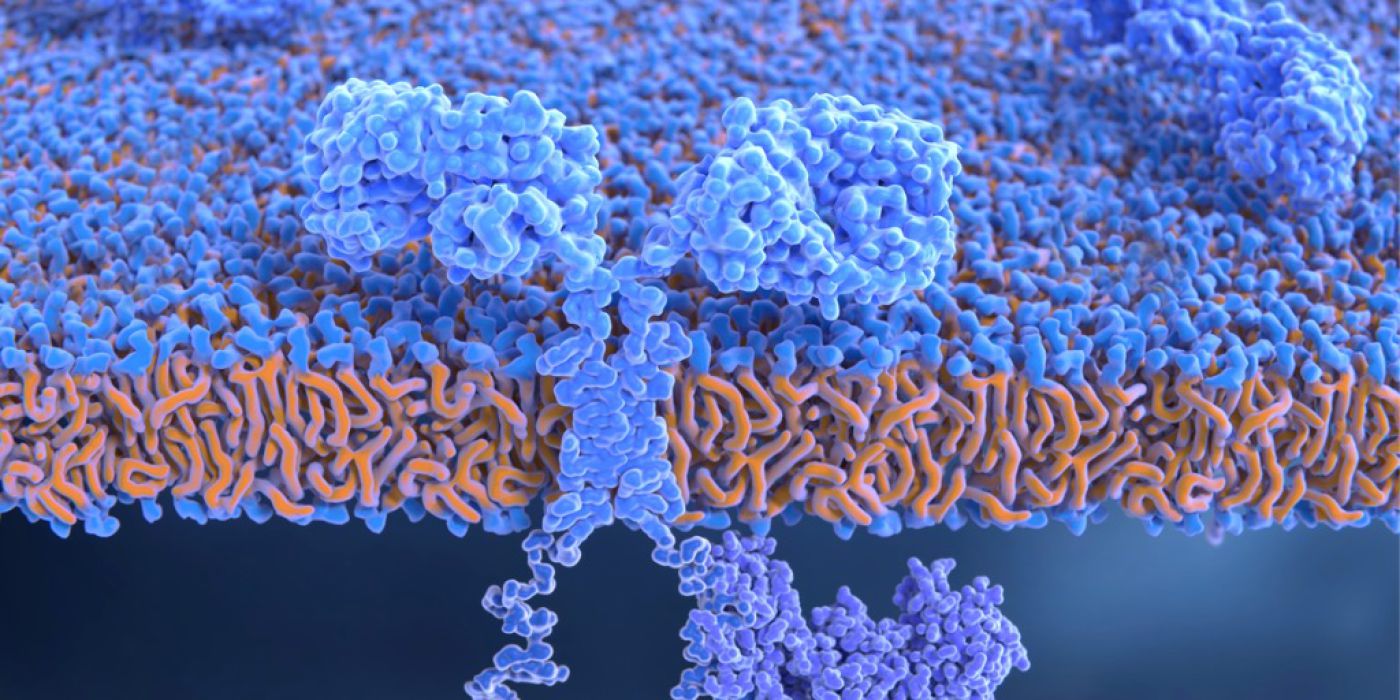
Die CAR-T-Zell-Therapie ist eine Krebsimmuntherapie, die auf gentechnisch veränderten T-Zellen mit synthetischen antigenspezifischen Rezeptoren basiert. CAR steht für "chimärer Antigenrezeptor" bzw. "chimeric antigen receptor".
Chimäre Antigenrezeptoren vereinigen verschiedene Aspekte der T-Zell-Aktivierung in einem Protein. Sie bestehen aus einer extrazellulären Antigen-bindenden Domäne, bei der es sich in der Regel um ein von Antikörpern abgeleitetes scFv ("single-chain variable fragment") handelt. Außerdem bestehen sie aus einer Transmembrandomäne und einer Endodomäne aus aktivierenden Bestandteilen des T-Zell-Rezeptor-Komplexes.
Bei der CAR-T-Zelltherapie werden Immunzellen gentechnologisch so verändert, dass sie Krebszellen erkennen und bekämpfen. Dabei werden dem Patienten eigene Abwehrzellen entnommen, im Labor aufbereitet und über eine Infusion wieder zugeführt – ganz ohne Fremdspende.
Das Blut besteht aus tausenden verschiedenen Zellen. Einen Teil davon macht eine spezielle Gruppe der weissen Blutzellen aus: die T-Zellen. Sie sind für die Immunabwehr im Körper zuständig und finden kranke oder defekte Zellen, binden und zerstören sie. Das Problem bei Krebspatienten: Die T-Zellen sind praktisch blind für Krebszellen und erkennen sie nicht als Bedrohung. Mithilfe einer gentechnologischen Behandlung können die T-Zellen im Labor jedoch zu Chimeric Antigen Receptor-T-Zellen, kurz CAR-T-Zellen, umgewandelt werden. Diese synthetischen T-Zellen können die erkrankten Zellen mit ihren antigenspezifischen Rezeptoren identifizieren. Ein Durchbruch in der Krebstherapie.
CAR-T-Zelltherapie – innovative und personalisierte Immuntherapie gegen Blutkrebs
Die CAR-T-Zelltherapie ist eine personalisierte Krebsimmuntherapie. Sie ist ein innovativer Ansatz zur Blutkrebs-Therapie, der sich von bisherigen Behandlungsmöglichkeiten unterscheidet. Die CAR-T-Zelltherapie nutzt das körpereigene Immunsystem und dessen Fähigkeit, die Krebszellen zu bekämpfen. Patientinnen und Patienten werden dabei T-Zellen entnommen und außerhalb des Körpers so verändert, dass sie nach der Rückgabe an die Betroffenen die Krebszellen gezielt erkennen und bekämpfen können. Die Therapie ist ein einmaliger Behandlungsprozess. Die patientenindividuelle CAR-T-Zelltherapie gilt als Meilenstein in der Krebsforschung und kann bei bestimmten Formen von Blutkrebs eingesetzt werden, wenn vorangegangene Behandlungen nicht mehr wirksam sind.
Erfahren Sie in diesem Film, wie die CAR-T-Zelltherapie gegen Blutkrebs genau funktioniert und wie die einzelnen Behandlungsschritte aussehen.
Herstellung von CAR-T-Zellen in der Medizinischen Klinik 5, Universitätsklinikum Erlangen
Mit der CAR-T-Zell Therapie haben Betroffene von Leukämien und Lymphomen am Universitätsklinikum Erlangen Zugang zu einer der modernsten Immuntherapien weltweit. Die für die Therapie benötigten Zellen werden unter der Einhaltung höchster Hygienestandards in den Reimraumlaboren der Medizinischen Klinik 5 hergestellt.
Dr. rer. nat. Michael Aigner gibt in dem folgenden Video einen Einblick in den Herstellungsprozess:
Möglichkeiten, Wirkprinzipien und Nebenwirkungen der CAR-T-Zell-Therapie
Die CAR-T-Zell-Therapie ist eine Behandlungsmethode, die 2018 in Europa erstmals für die Behandlung von Patientinnen und Patienten mit B-Zell-Lymphomen und B-Zell-Leukämien zugelassen wurde. Im Zentrum dieses Verfahrens stehen körpereigene Immunzellen – sogenannte T-Zellen.
Das Kompetenznetz Maligne Lymphome hat jetzt für Patientinnen und Patienten mit Lymphomen (einschließlich der CLL und dem Multiplen Myelom) eine Informationsbroschüre zu diesem innovativen Therapieverfahren herausgegeben.
Themen
Ihre Spende hilft!
- 1
- 2

